Содержание:
Костная ткань в течение жизни претерпевает малозаметную нашему глазу, но крайне важную в биологическом отношении перестройку структуры – ремоделирование. Ремоделирование сводится к локальному удалению старой костной ткани остеокластами и замещении этого участка новой тканью – остеобластами. Этот процесс позволяет костям адаптироваться к механическим нагрузкам, которым скелет подвергается ежедневно, и восстанавливать микроповреждения в костной ткани. Именно так обеспечивается прочность костей. Разрушение старой костной ткани остеокластами и образование новой костной ткани остеобластами –сбалансированный процесс, и лишь к старости это равновесие постепенно смещается в сторону разрушения старой костной ткани. Однако существует ряд нефизиологических причин, способных резко и преждевременно сместить равновесие в сторону разрушения костной ткани, и одним из наиболее значимых патологических состояний в этом отношении является гиперпаратиреоз.
![]()
Что такое гиперпаратиреоз?
Гиперпаратиреоз – состояние чрезмерно высокой и неконтролируемой продукции (высвобождения в кровь) паратиреоидного гормона (ПТГ) паращитовидными железами. ПТГ играет важную роль в регуляции концентрации кальция – важнейшего макроэлемента, необходимого для адекватного функционирования скелетной, нервной ткани, для обеспечения прочности костей скелета и целого ряда физиологических процессов в организме. Именно ПТГ способствует повышению концентрации кальция в крови. Одним из механизмов, по которому это происходит, является усиление интенсивности процессов резорбции, разрушения костной ткани.
Значение ПТГ в контексте ремоделирования костной ткани сводится к активации остеокластов и тем самым к активации процессов разрушения костной ткани. Биологический смысл такого влияния заключается в увеличении концентрации кальция в крови, когда его становится мало. Костная ткань является единственным резервуаром кальция в организме, и достать кальций из костей можно только, разрушив костную ткань. При гиперпаратиреозе такая активация является неконтролируемой, биологически нецелесообразной, и сам процесс резорбции приобретает деструктивный характер, приводящий к уменьшению плотности и прочности костей. Однако еще одним важным следствием гиперпаратиреоза и чрезмерно высокой активацией остеокластов является образование в ряде случаев так называемых бурых опухолей (остеокластом).
Несмотря на свое название – «бурые опухоли», данный патологический процесс по своей природе не является опухолевым. Бурыми опухолями или остеокластомами называют очаговые реактивные скопления активно делящихся остеокластов и разрастание соединительной ткани в костях как ответ на длительный и неконтролируемый гиперпаратиреоз.
Как это происходит?
В результате длительного и неконтролируемого воздействия ПТГ на остеокласты, происходит гиперплазия (увеличение количества клеток) и активация последних. Из-за неконтролируемой активации остеокластов происходит такое же неконтролируемое разрушение костной ткани и разрастание соединительной ткани. Зачастую данный процесс приобретает кистозно-фиброзный характер: костная ткань замещается замкнутыми полостями, среди которых прослеживается скопление клеток (остеокластов, фибробластов) и волокон соединительной ткани.
Почему их называют «бурые опухоли»?
В очагах остеокластом зачастую происходит кровотечение и кровоизлияние в область разрастания остеокластов. Кровоизлияние приводит к накоплению гемосидерина, образующегося при распаде гемоглобина и придающего данным очагам бурый цвет (Рис. 1):
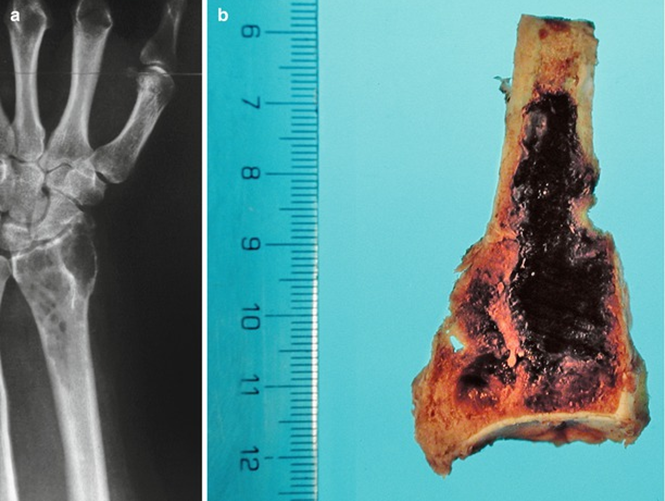
Рис.1
Наиболее часто возникновение бурых опухолей описывают в контексте гиперпаратиреоза. Первичный гиперпаратиреоз, связанный с неконтролируемой продукцией ПТГ клетками опухолей паращитовидных желёз, является причиной образования бурых опухолей в 3–20 % случаев. При первичном гиперпаратиреозе бурые опухоли наиболее часто поражают пациентов с единичными или множественными аденомами паращитовидных желёз и крайне редко (до 0,5 % случаев) это происходит при раке паращитовидных желёз.
Между тем вторичный гиперпаратиреоз – адаптивное разрастание тканей паращитовидных желёз в ответ на длительную гипокальциемию (наиболее часто – при хронической болезни почек (ХБП) является не менее важной причиной возникновения бурых опухолей, что происходит у данной группы пациентов в 1,5 % случаев.
Проблема вторичного гиперпаратиреоза и бурых опухолей наиболее актуальна для пациентов с хронической почечной недостаточностью, обусловленной ХБП. Многими авторами фиброзно-кистозные изменения костей, возникающих при ХБП, описывается как форма почечной остеодистрофии. Но почему?
В регуляции концентрации кальция крови большое значение имеет не только ремоделирование костей. Кальций поступает в кровь в результате его реабсорбции (повторного всасывания в кровь) в почечных канальцах, но и на этом функция почек здесь не ограничивается. Почка является местом биохимической активации активной формы витамина D (кальциферола), и при ХБП активация витамина D, способствующего возвращению кальция в кости, также нарушается. Другим следствием является уменьшение усвоения кальция и его всасывания в кровь из желудочно-кишечного тракта. Все это приводит к активации паращитовидных желёз, высвобождению высоких уровней ПТГ и развитию вторичного гиперпаратиреоза.
Проявления и симптомы
Бурые опухоли могут поражать различные отделы скелета. Наиболее часто происходит поражение рёбер, ключиц, тазовых костей, трубчатых костей нижних конечностей несколько реже описываются поражения костей лицевого скелета и костей верхних конечностей, а также костей позвоночника.
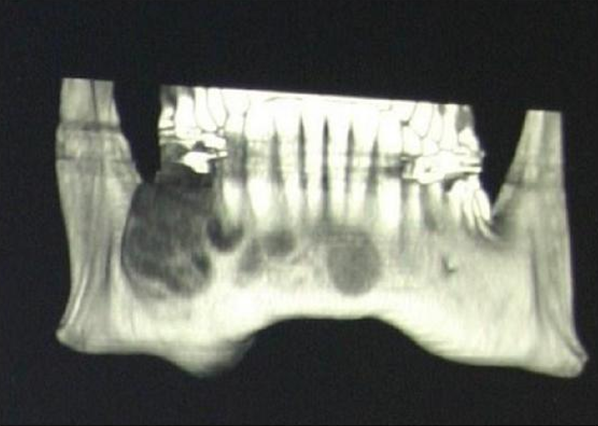
Рис.2: Бурые опухоли нижней челюсти, определяющиеся на рентгенограмме как очаги пониженной плотности в толще кости
Клиническое течение бурых опухолей может быть бессимптомным, однако по мере прогрессирования процесса они могут обнаруживаться как болезненные, уплотнённые массы в области поражённого участка скелета. Помимо этого, бурые опухоли могут вызывать ряд осложнений и неотложных состояний в виде патологических переломов (нарушение целостности костей без чрезмерного травмирующего фактора), компрессию спинного мозга, а при поражении лица могут вызывать его деформацию, неврологические нарушения из-за сдавления нервных волокон.
При лабораторном обследовании главными изменениями являются проявления гиперпаратиреоза: рост содержания ПТГ и кальция крови (при первичном гиперпаратиреозе), нормо- или гипокальциемия в сочетании с гиперфосфатемией при вторичном гиперпаратиреозе, а также рост содержания щелочной фосфатазы – важного лабораторного маркера, отражающего активность процессов костной резорбции.
Помимо прочего, лабораторные и клинические признаки гиперпаратиреоза диктуют необходимость оценки состояния паращитовидных желёз. Для этих целей применяется УЗИ мягких тканей и МРТ мягких тканей шеи. При выполнении данных исследований обнаруживаются признаки новообразований паращитовидных желёз – аденомы или карциномы паращитовидных желёз.
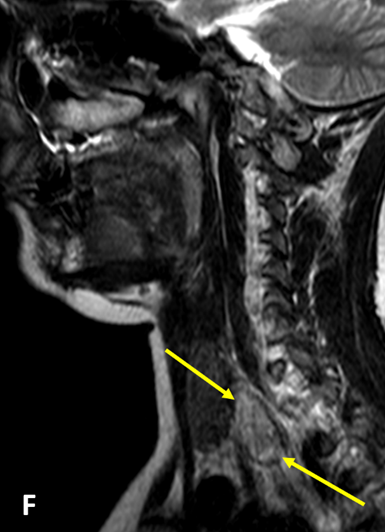
Рис. 3: Прослеживается гиперденсное увеличение размеров паращитовидной железы, свидетельствующее об опухолевом процессе в данной железе
Диагностика
Диагностика бурых опухолей, помимо выявления гиперпаратиреоза, заключается главным образом в применении различных методов визуализации поражённых участков скелета.
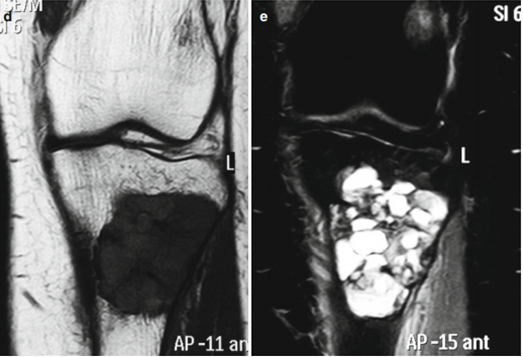
Рис.4: Компьютерная томография: визуализируются образования большеберцовой кости в виде гиподенсных масс, в которых прослеживается кистозная структура
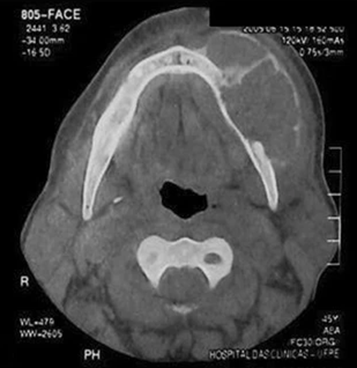
Рис. 5: КТ – признаки бурой опухоли верхней челюсти: гиподенсный литический очаг с расслоением надкостницы
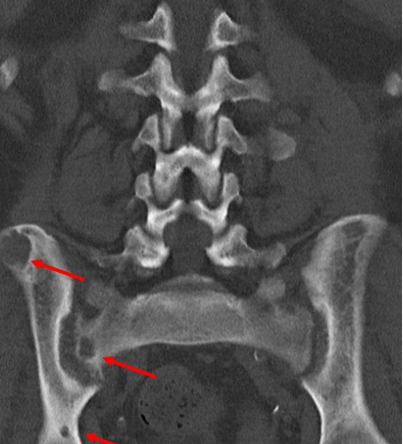
Рис. 6: Магнитно-резонансная томография (МРТ) – множественные гиподенсные очаги костей таза, имеющие кистозный характер
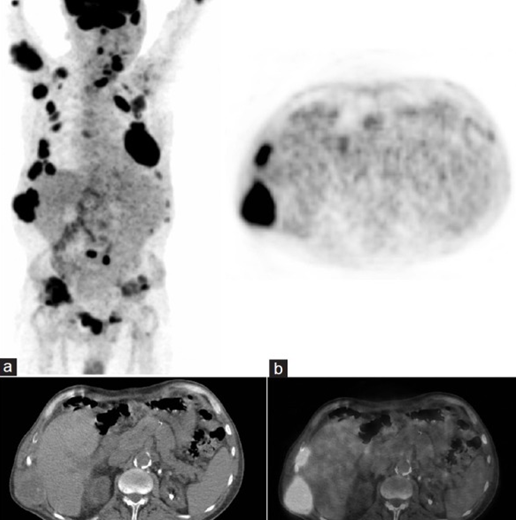
Рис. 7: ПЭТ/КТ и визуализация бурых опухолей при гиперпаратиреозе. Ограниченные данные свидетельствуют о высокой чувствительности, но низкой специфичности ПЭТ/КТ в диагностике бурых опухолей
Инструментальные проявления бурых опухолей имеют крайне неспецифический характер. Активное свечение на ПЭТ/КТ делает их похожими на метастатические опухолевые очаги, а литический характер поражения костей, прослеживаемый во многих случаях бурых опухолей, делает их похожими на миеломную болезнь. Это подтверждает целесообразность морфологической верификации бурой опухоли.
Лечение
Поскольку бурые опухоли встречаются крайне редко, то нет возможности проводить крупные исследования по поиску наиболее оптимального лечения . Поэтому все лечебные подходы, применяемые в отношении данного новообразования, ограничиваются немногочисленными описаниями клинических случаев. Этим объясняется и отсутствие гайдлайнов в отношении таких пациентов. Учитывая патогенетическую роль гиперпаратиреоза, ведение пациентов с бурыми опухолями заключается в ликвидации гиперпаратиреоза.
В случае первичного гиперпаратиреоза наиболее целесообразным является хирургическое удаление новообразования паращитовидной железы (аденомы, рака паращитовидных желёз). Об этом говорится в большинстве литературных описаний клинических случаев пациентов с бурыми опухолями различной локализации. В серии из 22 случаев было продемонстрировано успешное (частичное или полное) разрешение бурых опухолей в виде уменьшения или исчезновения очагов остеокластомы после хирургического лечения первичного гиперпаратиреоза (частичная паратиреоидэктомия).
Существуют единичные сообщения об эффективности кальцитонина и бифосфонатов при бурой опухоли, сопряжённой с первичным гиперпаратиреозом, которые не позволяют уверенно судить о значении данных препаратов в ведении таких пациентов.
В случае вторичного гиперпаратиреоза, наиболее часто ассоциированного с ХБП, приходится ограничиваться консервативными терапевтическими мероприятиями, иначе говоря, медикаментозной коррекцией имеющихся метаболических нарушений. Эксперты UptoDate рекомендуют применение холекальциферола при вторичном гиперпаратиреозе у пациентов с ХБП. В конце прошлого века на выборке в 176 пациентов было продемонстрировано, что применение препаратов витамина D способствует предотвращению выраженных костно — дистрофических изменений у пациентов с лёгкой и средней степенью выраженности хронической почечной недостаточности (такое понятие, как ХБП тогда ещё не выделяли), однако данные о применение препаратов витамина D при бурых опухолях ограничены, и не совсем понятно, можно ли экстраполировать данные имеющегося исследования на группу пациентов с развившимися остеокластомами. Применение данной группы препаратов ограничено и в силу риска развития гиперкальциемии.
Недостаточно данных и в отношении роли бифосфонатов при остеокластомах. Существующие теоретические данные о механизме действия бифосфонатов позволяют лишь предполагать наличие потенциальной пользы этих препаратов при данном патологическом состоянии. Известно, что бифосфонаты подавляют фарнезилдифосфонат синтазу в пути биосинтеза мевалоната, тем самым нарушая важный в отношении развития и выживания остеокластов и резорбции костной ткани биохимический каскад, и наибольшую активность проявляет золедроновая кислота.
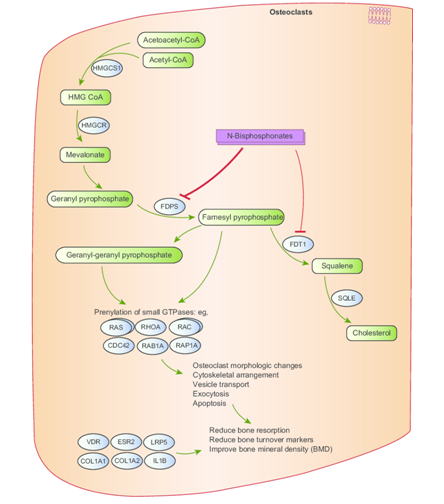
Рис. 8: Иллюстрация механизма действия бифосфонатов. Продемонстрировано угнетение фарнезилфосфат-синтазы, приводящее к накоплению фарнезилпирофосфата в остокластов с последующей реализацией апоптоза и уменьшение выраженности костной резорбции
Применение золедроновой кислоты у пациентов с бурыми опухолями, возникшими на фоне вторичного гиперпаратиреоза, выглядит патогенетически оправданным. Однако в силу отсутствия клинических исследований, оценивающих применение данного препарата при бурых опухолях, вопрос о назначении золедроновой кислоты должен решаться индивидуально, и, по-видимому, путём проведения врачебной комиссии и назначении данного препарата офф-лейбл, то есть не по инструкции.
Между тем в РФ для лечения пациентов со вторичным гиперпаратиреозом, возникшим на основе ХБП, зарегистрирован кальций – миметический препарат цинакальцет. Цинакальцет является агонистом кальций-чувствительных рецепторов на поверхности клеток паращитовидной железы. Цинакальцет имитирует воздействие кальция на эти рецепторы, тем самым восстанавливая нарушенную отрицательную обратную связь, при которой повышение концентрации кальция в крови приводит к снижению активности клеток паращитовидных желёз и снижению выработки ПТГ. Цинакальцет демонстрирует сопоставимую эффективность в сравнении с препаратами витамина D, а по данным крупного метаанализа цинакальцет способствует снижению необходимости в проведении паратиреоидэктомии у пациентов со вторичным гиперпаратиреозом. Это актуально, потому что именно паратиреоидэктомия зачастую может стать единственным методом лечения у пациентов со вторичным гиперпаратиреозом, когда медикаментозная терапия не позволяет достичь коррекции данного патологического состояния.
Наблюдение и прогноз
Прогноз таких пациентов обусловливается успешностью коррекции гиперпаратиреоза. На сегодняшний день отсутствуют достоверные данные об отдалённых исходах у таких пациентов, однако есть ограниченные данные, свидетельствующие о высокой вероятности регресса бурых опухолей после хирургического лечения первичного гиперпаратиреоза. В отношении пациентов со вторичным гиперпаратиреозом на фоне ХБП прогноз также определяется течением основного заболевания, и, по-видимому, возможность лечения бурых опухолей ограничивается медикаментозным лечением или трансплантацией почки.
После гемипаратиреоидэктомии, а также при проведении медикаментозного лечения (цинкальцетом, золедроновой кислотой, препаратами витамина D) необходима динамическая оценка лабораторных показателей, отражающих метаболизм костной ткани, в частности, ПТГ, кальций крови (общий и ионизированный), щелочная фосфатаза, фосфаты. Допустимым методом оценки лечебного эффекта гемипаратиреоидэктомии является ПЭТ/КТ при доказанном отсутствии первичной опухоли, которая может быть источником костных метастазов и при условии проведённого ПЭТ/КТ – исследования перед началом лечения.
Примечательно, что встречаемость бурых опухолей за последние десятки лет снижается в силу улучшения методов диагностики и своевременного выявления гиперпаратиреоза у пациентов. Чрезвычайно редкая встречаемость бурых опухолей в общей популяции затрудняет создание чётких гайдлайнов ведения таких пациентов, и в каждом конкретном случае мы являемся субъектами своеобразного эксперимента с ограниченным количеством известных данных и лечебных возможностей. Тем не менее в таких условиях очевидна необходимость профилактики и своевременной коррекции гиперпаратиреоза как единственно возможного метода борьбы с бурыми опухолями.
Читайте также: Особенности вакцинации онкологических пациентов: рекомендации для детей и взрослых
Список литературы:
- Philip Brabyn et all. HYPERPARATHYROIDISM DIAGNOSED DUE TO BROWN TUMORS OF THE JAW: A CASE REPORT AND LITERATURE REVIEW. Journal of Oral and Maxillofacial Surgery, 2017 DOI: 10.1016/j.joms.2017.03.013
- Современные представления о действии тиреоидных гормонов и тиреотропного гормона на костную ткань/ Ж. Е. Белая, Л. Я. Рожинская, Г. А. Мельниченко. Проблемы эндокринологии, Том 52, № 2 (2006). https://doi.org/10.14341/probl200652248-54
- Manolagas S. С // Endocr. Rev. — 2000. — Vol. 21. — P. 115-137
- 引用本文:方义杰, 洪国斌, 卢慧芳, 等. 棕色瘤的临床病理特征及影像学表现(Клинико-патологические особенности и визуализационные проявления бурых опухолей ) [J] . 中华医学杂志,2015,95 (45): 3691- DOI: 10.3760/cma.j.issn.0376-2491.2015.45.012
- Queiroz, I.V., Queiroz, S.P., Medeiros, R. et al. Brown tumor of secondary hyperparathyroidism: surgical approach and clinical outcome. Oral Maxillofac Surg 20, 435–439 (2016). https://doi.org/10.1007/s10006-016-0575-0
- Endocrine pathology / M. Kettyle William, A. Arky Ronald, p.145 – 151, 2016
- Levine MR, Chu A, Abdul-Karim FW. Brown Tumor and Secondary Hyperparathyroidism. Arch Ophthalmol. 1991;109(6):847–849. doi:10.1001/archopht.1991.01080060111036
- Santini-Araujo et al. (eds.), Tumors and Tumor-Like Lesions of Bone: For Surgical Pathologists, 815 Orthopedic Surgeons and Radiologists, DOI 10.1007/978-1-4471-6578-1_59, © Springer-Verlag London 2015
- Surgical approach and clinical outcome of a deforming brown tumor at the maxilla in a patient with secondary hyperparathyroidism due to chronic renal failure. Arquivos Brasileiros de Endocrinologia & Metabologia On-line version ISSN 1677-9487 Arq Bras Endocrinol Metab vol.50 no.5 São Paulo Oct. 2006 https://doi.org/10.1590/S0004-27302006000500021
- Nicola Di Daniele, Stefano Condò, Michele Ferrannini, Marta Bertoli, Valentina Rovella, Laura Di Renzo, Antonino De Lorenzo, «Brown Tumour in a Patient with Secondary Hyperparathyroidism Resistant to Medical Therapy: Case Report on Successful Treatment after Subtotal Parathyroidectomy», International Journal of Endocrinology, vol. 2009, Article ID 827652, 3 pages, 2009. https://doi.org/10.1155/2009/827652
- В. Дж. Маршал. Клиническая биохимия, 6 – е издание с. 239 – 255
- А.Д. Таганович и др. Патологическая биохимия, с.282 – 316, 2015
- Sager, Sait et al. “Positron emission tomography/computed tomography imaging of brown tumors mimicking multiple skeletal metastases in patient with primary hyperparathyroidism.” Indian journal of endocrinology and metabolism vol. 16,5 (2012): 850-2. doi:10.4103/2230-8210.100682
- Jaime Alonso Reséndiz‐Colosia et all, Evolution of maxillofacial brown tumors after parathyroidectomy in primary hyperparathyroidism. J.of the sciences and specialties of the head and neck, vol. 30, issue 11, pages 1497 – 1503, 2016
- Highly Aggressive Brown Tumor in the Jaw Associated with Tertiary Hyperparathyroidism. Authors: Pinto, Lécio Pitombeira; Cherubinim, Karen; Salum, Fernanda Gonçalves; Yurgel, Liliane Soares; De Figueiredo, Maria Antonia Zancanaro. Source: Pediatric Dentistry, Volume 28, Number 6, November/December 2006, pp. 543-546(4)
- Tatiana Clementino Pinto Toscano de França et all. Bisphosphonates can reduce bone hunger after parathyroidectomy in patients with primary hyperparathyroidism and osteitis fibrosa cystica. Revista Brasileira de Reumatologia. Print version ISSN 0482-5004 Rev. Bras. Reumatol. vol.51 no.2 São Paulo Mar./Apr. 2011 https://doi.org/10.1590/S0482-50042011000200003
- L Darryl Quarles et all. Management of secondary hyperparathyroidism in adult dialysis patients, UpToDate, Mar 15, 2021
- Effect of alfacalcidol on natural course of renal bone disease in mild to moderate renal failure. Hamdy NA, Kanis JA, Beneton MN, Brown CB, Juttmann JR, Jordans JG, Josse S, Meyrier A, Lins RL, Fairey IT BMJ. 1995;310(6976):358.
- Bisphosphonate pathway, and the genes involved in the effects of bisphosphonates on osteoclasts. © PharmGKB. Reproduced with permission from PharmGKB and Stanford University. Gong Li, Altman Russ B, Klein Te. Bisphosphonates pathway. Pharmacogenetics and genomics (2009)
- Structure-Activity Relationships for Inhibition of Farnesyl Diphosphate Synthase in Vitro and Inhibition of Bone Resorption in Vivo by Nitrogen-Containing Bisphosphonates. James E. Dunford, Keith Thompson, Fraser P. Coxon, Steven P. Luckman, Frederick M. Hahn, C. Dale Poulter, Frank H. Ebetino and Michael J. Rogers. Journal of Pharmacology and Experimental Therapeutics February 2001, 296 (2) 235-242;
- Wetmore, James B et al. “A Randomized Trial of Cinacalcet versus Vitamin D Analogs as Monotherapy in Secondary Hyperparathyroidism (PARADIGM).” Clinical journal of the American Society of Nephrology : CJASN vol. 10,6 (2015): 1031-40. doi:10.2215/CJN.07050714
- Wang, G., Liu, H., Wang, C. et al. Cinacalcet versus Placebo for secondary hyperparathyroidism in chronic kidney disease patients: a meta-analysis of randomized controlled trials and trial sequential analysis. Sci Rep 8, 3111 (2018). https://doi.org/10.1038/s41598-018-21397-8
- Zekri, Jamal et al. “The anti-tumour effects of zoledronic acid.” Journal of bone oncology vol. 3,1 25-35. 15 Jan. 2014, doi:10.1016/j.jbo.2013.12.001
- Интернет – портал Web Pathology. Created by: Dharam Rammani, MD https://www.webpathology.com/case.asp?case=663
Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
Если вам понравилась статья:
- оставьте комментарий ниже;
- поделитесь в социальных сетях через удобные кнопки: