Содержание:
Что такое саркома Юинга
Саркома Юинга – злокачественное новообразование, поражающее, в первую очередь, костную ткань, реже может образовываться из соединительной, жировой, мышечной или из тканей периферических нервов.
Болезнь названа в честь Джеймса Юинга, который впервые ее описал в 1921 году на заседании Общества патологов Нью-Йорка.
Наиболее частые локализации саркомы Юинга:
- кости таза,
- бедренная кость,
- большеберцовая и малоберцовая кости,
- ребра,
- лопатка,
- позвоночник
- плечевая кость.
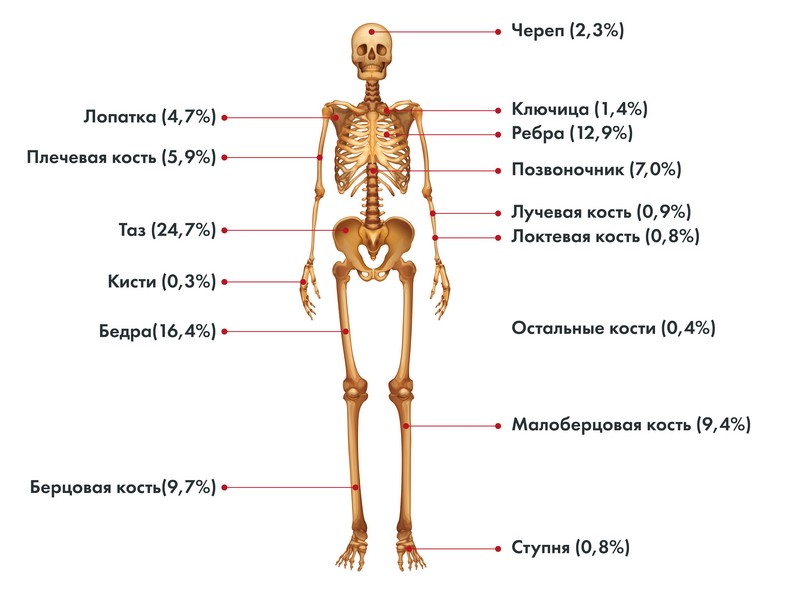
Локализация первичной опухоли саркомы Юинга
Чем отличается саркома Юинга от остеосаркомы
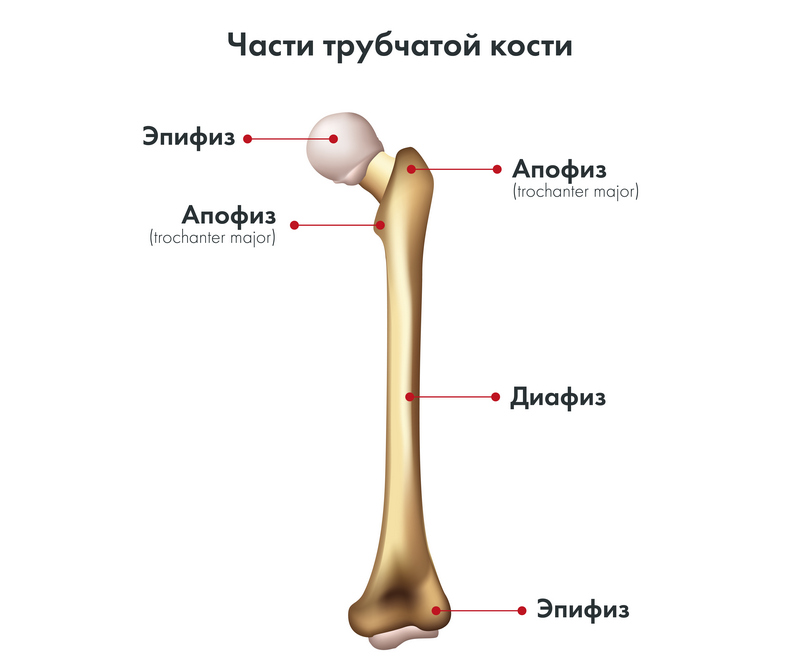
В отличие от остеосаркомы, которая, как правило, поражает длинные кости конечностей, саркома Юинга поражает плоские кости. В трубчатых костях опухоль в большинстве случаев локализуется в диафизе и имеет тенденцию к распространению на эпифизы кости.
Распространенность заболевания
Саркомы семейства Юинга встречаются крайне редко. По частоте заболевания они занимают второе место среди злокачественных новообразований костной системы у детей, что составляет около 10–15%.
Злокачественное образование данной группы редко возникает у детей младше 5 лет и взрослых старше 30 лет. Больше половины, страдающих саркомой Юинга, – дети и подростки в возрасте от 10 до 18 лет. Пик заболеваемости приходится на подростковый возраст – 12 –17 лет.
Отмечались случаи развития саркомы Юинга у грудных детей, у детей младшего возраста, у школьников и даже у очень пожилых людей.
По статистике заболевание в соотношении 1,5:1 чаще встречается у мальчиков, чем у девочек.
Имеет место и этническая принадлежность: значительно чаще эта опухоль возникает у подростков европеоидной расы по сравнению с детьми негроидной и монголоидной рас.
Причины возникновения саркомы Юинга
В настоящее время нет общепризнанных причин, потенциально приводящих к появлению саркомы Юинга. Однако стоит выделить факторы, которые в той или иной степени имеют отношение к канцерогенезу сарком группы Юинга:
- хромосомные изменения: в 85% случаев цитогенетический анализ показывает транслокацию на 22-й хромосоме. Этот ген также называется геном саркомы Юинга (в зарубежной литературе можно встретить термин EWS-ген);
- риск возникновения саркомы Юинга выше у пациентов, ранее уже перенесших онкологические заболевания с применением лучевой терапии;
- в некоторых источниках говорится о связи предшествующей травмы и возникновения в будущем опухоли.
Клиническая картина
Длительное время саркома Юинга никак себя не проявляет. От момента появления первых болевых ощущений до установления диагноза проходит от нескольких недель до нескольких месяцев, и лишь по мере разрастания опухоли начинают спонтанно возникать болезненные ощущения.
Основным и наиболее частым симптомом является локальная боль и припухлость в месте распространения опухоли. Она усиливается при физической нагрузке, практически не снимается анальгетическими и нестероидными противовоспалительными препаратами, полностью не проходит даже в ночное время.
Отек над пораженной областью сопровождается нарушением функции конечности и близлежащего сустава.
Врач или родитель может самостоятельно нащупать образование. При пальпации отмечается болезненность.
Местный осмотр пораженной конечности
Размеры опухоли имеют тенденцию к быстрому увеличению. Поражение периферических нервов может вызвать появление неврологической симптоматики.
Стоит отметить зависимость клинических проявлений от локализации новообразования. Опухоль в области позвоночника проявляет себя различными двигательными нарушениями по типу парезов или параличей. Если опухоль растет в тазовых костях или в районе груди, или же в бедренных костях, то долгое время она не даёт явных симптомов и остается незамеченной.
К синдрому общей опухолевой интоксикации относятся симптомы:
- повышение температуры тела до субфебрильных и фебрильных цифр;
- потеря аппетита и снижение веса вплоть до кахексии, т.е. крайнего истощения организма;
- слабость,
- ребенок становится более капризным, эмоционально лабильным;
- на более поздних стадиях возможно развитие анемии.
Диагностика саркомы Юинга
Обязательные диагностические мероприятия включают в себя:
- тщательный сбор анамнеза, анализ жалоб пациента, клинический осмотр;
- лабораторные методы диагностики: клинический анализ крови, биохимический анализ крови (мочевина, креатинин, электролиты, повышение уровня С-реактивного белка, ЛДГ, щелочная фосфатаза, оценка функции печени и почек), коагулограмма, общий анализ мочи (возможно наличие незначительной урат- или оксалатурии);
- инструментальные методы диагностики: ЭКГ, ЭхоКГ;
- рентгенография пораженного сегмента скелета в 2-х стандартных проекциях;
- МРТ очага с контрастированием позволит наиболее точно определить локализацию, размеры, связь опухоли с окружающими тканями, распространение образования по костномозговому каналу;
- рентгенография и КТ органов грудной клетки в прямой и боковой позициях для оценки наличия метастазов;
- УЗИ брюшной полости, забрюшинного пространства, периферических лимфатических узлов, пораженного сегмента;
- необходимо провести остеосцинтиграфию с Технецием-99, что позволит выявить другие очаги в костях и наличие или отсутствие в них метастазов;
- трепанобиопсию костного мозга или аспирационную биопсию необходимо проводить для определения поражение костного мозга, поскольку саркома Юинга имеет особенность метастазировать в костный мозг;
- гистологическое исследование биопсийного материала – обнаружение мелких синих злокачественных мономорфных клеток округлой̆ формы, которые имеют различные степени нейральной дифференцировки.
Рентгенологические признаки саркомы Юинга:
- поражение кости без четких границ, так называемый симптом «изъеденная молью», чаще распространяется по костномозговому каналу;
- «луковичный периостит» – многослойный периостит, сочетающийся с игольчатым;
- наличие мягкотканного компонента однородной структуры;
- в 5% случаев встречается патологический перелом.
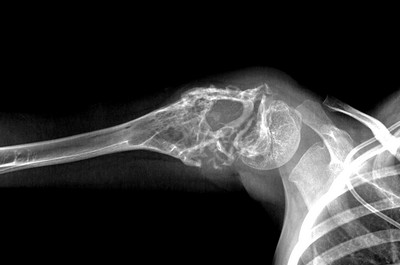
Саркома Юинга плечевой кости
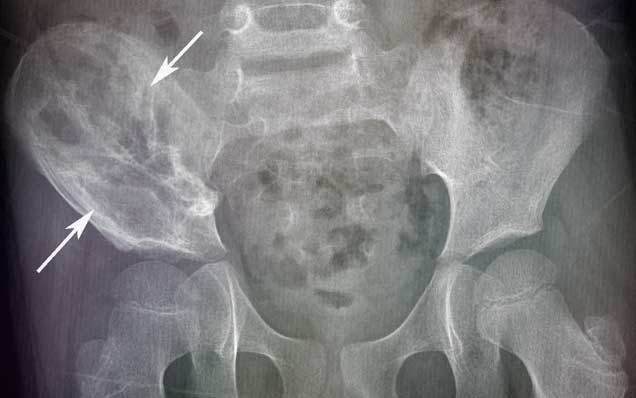
Саркома Юинга подвздошной кости
Лечение пациентов с саркомой Юинга
Лечение включает в себя три основных составляющих:
1. Многокомпонентная химиотерапия, подразделяющаяся на индукционную (предоперационную) и консолидирующую (послеоперационную).
Основные препараты, которые применяются при лечении опухолей семейства Юинга: винкристин, доксорубицин, ифосфамид, циклофосфамид, этопозид, дактиномицин.
2. Лучевая терапия проводится в дозах 40–45 Гр при микроскопических остаточных опухолях и 50–60 Гр при наличии макроскопических изменений.
3. Хирургическое лечение – локальный способ удаления опухоли, который полностью зависит от расположения, распространения и взаимосвязи с окружающими мягкими тканями новообразования. Оперативное вмешательство обеспечивает наилучший местный контроль над опухолью.
Лечение первичных пациентов необходимо проводить в специализированных учреждениях с участием детского онколога, детского хирурга, морфолога, врача лучевой диагностики, радиотерапевта.
После проведения полного диагностического обследования, получения заключения гистологического и цитологического исследований, консультаций всех специалистов определяется тактика лечения.
Стандартно проводят от 4 до 6 циклов индукционной химиотерапии в течение 12–24 недель, затем – хирургическую операцию, после которой возобновляют лекарственную терапию.
В послеоперационный период начинают консолидирующую химиотерапию, которую проводят аналогично индукционной. Назначают от 6 до 10 циклов, которые повторяются каждые 3 недели. Все режимы лечения основаны на комбинациях из 4–6 перечисленных препаратов.
Лучевую терапию всегда проводят в комплексе с химиотерапией и хирургическим этапом лечения, отдельно этот метод лечения не используется.
Доза облучения зависит от индивидуальных особенностей организма, самой опухоли, ее расположения и распространения, гистологического варианта и всегда подбирается радиотерапевтом.
Саркомы семейства Юинга характеризуется высокой чувствительностью к химиотерапии и лучевой терапии.
Хирургический этап лечения сарком Юинга является обязательным.
Современные методы хирургического вмешательства позволяют проводить так называемые органосохраняющие операции, избегая калечащих методов.
Широко распространены эндопротезирование длинных трубчатых костей, мелких суставов, резекция костей таза с этапами восстановления целостности тазового кольца, вертебрэктомии с восстановлением целостности позвоночного столба, резекции грудной клетки с восстановлением механической и дыхательной функций.
Калечащие операции проводят крайне редко и лишь в условиях отсутствия эффекта на получаемое специфическое лечение и наличие рецидивов. В этих случаях возможно использование экзопротезов.
В целом продолжительность лечения составляет от 8 до 12 месяцев.
Завершающий этап лечения заключается в реабилитации, которую проводят как в случае органосохраняющей операции, так и после калечащей. Реабилитационные мероприятия позволяют улучшить качество жизни пациента, адаптировать его к новым условиям жизни.
Наблюдение, объем и сроки обследования
После успешного завершения полного комплексного лечения пациенты должны наблюдаться у детского онколога с периодичностью:
- 1 раз в 1,5–2 месяца в течение первого года,
- в течение второго года – 1 раз в 3 месяца,
- затем – 1 раз в 6 месяцев на протяжении последующих 2 лет и в дальнейшем – 1 раз в год до общей продолжительности 5 лет.
Основные мероприятия диспансерного этапа:
- общий анализ крови, биохимический анализ крови;
- рентген пораженного отдела;
- рентген области эндопротеза;
- УЗИ органов брюшной полости;
- УЗИ послеоперационной области;
- КТ грудной клетки 1 раз в 6 месяцев;
- МРТ всего тела 1 раз в год.
Пациент состоит на учете пожизненно.
Читайте также: Особенности вакцинации онкологических пациентов: рекомендации для детей и взрослых
Список литературы:
- Федеральные клинические рекомендации «Злокачественные новообразования костей и суставных хрящей: остеосаркома, саркома Юинга» (утв. Минздравом России).
- Детская онкология: Клинические рекомендации по лечению пациентов с солидными опухолями. / под редакцией М. Ю. Рыкова, В. Г. Полякова. — М.: ГЭОТАР-Медиа, 2017. — 368 с.
- Детская онкология. Национальное руководство / под ред. М Д Алиева [и др.]. — М.: Издательская группа РОНЦ, Практическая медицина, 2012. — 684 с.: ил.
Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
Если вам понравилась статья:
- оставьте комментарий ниже;
- поделитесь в социальных сетях через удобные кнопки: