Содержание:
Когда пациенты приходят на прием к врачу-онкологу, в первую очередь специалисту необходимо правильно диагностировать болезнь: подтвердить или опровергнуть онкологическое заболевание, корректно поставить диагноз, правильно определить стадию злокачественного процесса (в случае его подтверждения) для того, чтобы подобрать правильную тактику лечения.
О том, как строится лечебный процесс от первичного приема у врача-онколога до терапии выявленного онкозаболевания и какие методы диагностики применяются рассказывает Ани Погосовна Оганесян, к.м.н., врач-онколог НМИЦ онкологии им. Н.Н. Петрова.
Оценка симптомов при подозрении на злокачественный процесс
Свою работу с пациентом врач начинает с оценки симптомов, с которыми может столкнуться больной в случае подозрения на злокачественный процесс. Симптомы принято подразделять на общие и частные.
Общие симптомы:
- прогрессирующая потеря веса;
- слабость;
- лихорадка;
- повышенное потоотделение.
В целом прогрессивное ухудшение общего состояния, появление слабости, апатии, сонливости может быть связано с большим количеством причин, но стоит насторожиться, если такие симптомы возникли, особенно в совокупности с повышением температуры тела. Общее состояние – первый главный прогностический признак при опухолях любых локализаций.
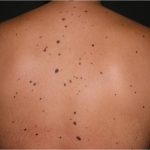
К частным симптомам могут относиться:
- длительный сухой кашель (может быть характерно для опухоли в средостении, опухоли, расположенной в главных или долевых бронхах, а также при вторичном увеличении лимфатических узлов);
- длительная одышка при малой физической нагрузке или в покое (возможно развитие опухолевого плеврита);
- болевой синдром в зоне наличия первичного очага опухоли или отдаленных метастазов, которые могут сдавливать сосудисто-нервные пучки, вызывая боль у пациента;
- дисфагия – нарушение прохождения пищи – достаточно частое проявление клинической картины опухолей пищевода или гастроэзофагиальной зоны.
Клинические проявления возможного злокачественного процесса
Диагностические методы, применяемые в онкологии
Первичная диагностика в онкологии, как правило, состоит из двух аспектов:
- Визуальный осмотр кожных покров, доступных слизистых оболочек;
- Пальпация.
В первую очередь, необходима визуальная диагностика. Врач проводит визуальный осмотр кожных покровов и доступных слизистых оболочек. Это важная часть диагностического процесса, поскольку целый ряд опухолей локализуется в таких областях, которые можно оценить визуально. Например, меланома кожи и другие варианты рака кожи. Также с помощью пальпации врач может обнаружить увеличенные лимфатические узлы и некоторые опухоли мягких тканей.
Для правильной постановки диагноза и стадирования опухолевого процесса нередко необходим комплекс исследований. Диагностические методы в онкологии подразделяются на лучевые, эндоскопические и морфологические.
Лучевые методы
К лучевым методам относятся рентгенологические исследования (рентгенография, маммография), КТ, МРТ, УЗИ, радиоизотопные исследования (ПЭТ-КТ, остеосцинтиграфия).
Задачи лучевых методов диагностики:
- выявление первичной опухоли;
- оценка местной распространенности процесса (определение того, как опухоль относится к окружающим тканям, есть ли прорастание в какие-либо магистральные сосуды, есть ли периневральная инвазия – прикрепление опухолевых клеток к рядом лежащим нервным стволам);
- выявление регионарных и отдаленных метастазов;
- биопсия под контролем лучевых методов;
- оценка результатов лечения.
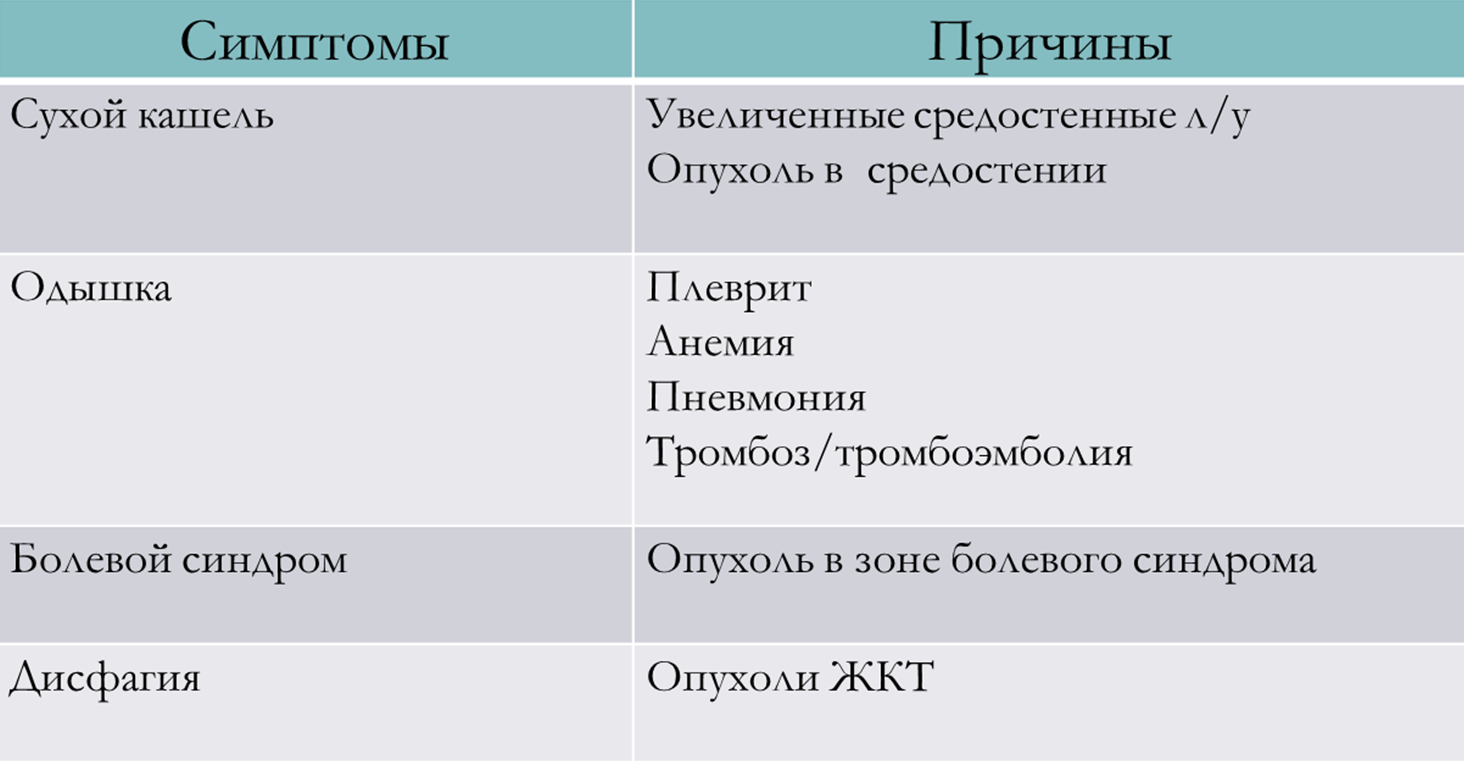
Компьютерная томография
Компьютерная томография нередко используется для визуализации не полых, т.е. паренхиматозных органов. На картинке ниже (снимках компьютерной томографии) вы можете увидеть крупное первичное образование лёгкого, вторичное метастатическое поражение печени.
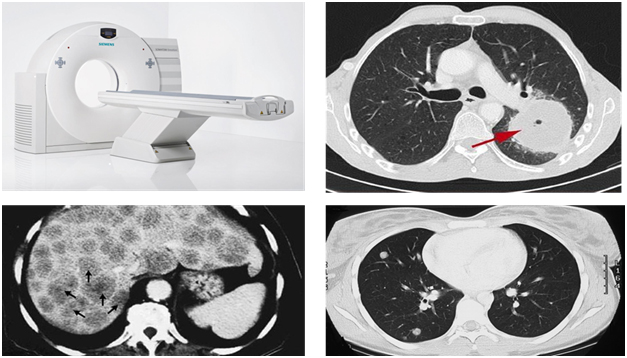
Магнитно-резонансная томография
Магнитно-резонансная томография чаще всего применяется для обнаружения каких-либо изменений при исследовании головного мозга и малого таза. Кроме того, врачи оценивают не только сам онкологический процесс, но и все возможные сопутствующие патологии, если они визуализируются.
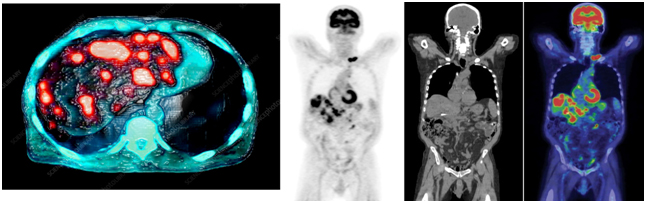
Позитронно-эмиссионная томография
Особенность исследования позитронно-эмиссионной томографии (совмещённая с компьютерной томографией) в том, что в этом случае используются радиофармпрепараты, например, радиоактивная глюкоза, которая вводится в организм перед исследованием.
Помимо размера опухоли, с помощью ПЭТ-КТ специалисты могут оценить метаболическую активность (т.е. степень накопления радиофармпрепарата в опухоли) как первичных, так и вторичных образований.
Остеосцинтиграфия
Остеосцинтиграфия – это метод радионуклидной лучевой диагностики, который оценивает специфическое поражение костей, развивающееся на фоне злокачественного процесса.
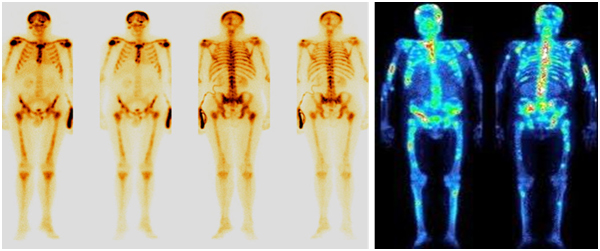
Таким образом, лучевые методы исследования необходимы как до начала лечения в целях диагностики и оценки распространённости опухолевого процесса, так и в процессе лечения, чтобы отслеживать изменения опухолевой массы.
Эндоскопические методы
Эндоскопические методы являются ведущими для ранней диагностики злокачественных опухолей, поражающих слизистую оболочку полых органов. Они обладают относительной простотой, безопасностью и высокой информативностью.
Данные методы диагностики позволяют не только обнаружить злокачественное образование, но и выявить предраковые фоновые заболевания полых органов, которые, в свою очередь, способны привести к злокачественной трансформации. Во время выполнения эндоскопических методов диагностики часто выполняется забор биоматериала, т. е. производится биопсия подозрительных участков и тканей для последующих морфологических исследований.
К эндоскопическим методам относятся гастроскопия, колоноскопия, цистоскопия, бронхоскопия.
Задачи эндоскопических методов:
- диагностика начальных форм онкологических заболеваний;
- поиск и выявление предраковых изменений слизистой полых органов;
- дифференциальная диагностика доброкачественных и злокачественных изменений;
- определение формы роста злокачественной опухоли и уточнение местной распространенности опухолевого процесса;
- оценка эффективности хирургического, лучевого или лекарственного лечения.
Морфологические методы
В онкологии диагноз ставится только на основании морфологической верификации обнаруженного новообразования. Для того, чтобы полноценно поставить диагноз, опираясь на комплексный подход, необходимо получить материал, т.е. клетки ткани пораженного органа. Получение образца ткани для дальнейшего исследования выполняется с помощью биопсии.
Биопсия может быть:
- тонкоигольная биопсия;
- трепан-биопсия;
- эксцизионная биопсия;
- инцизионная биопсия.
Цель любой из этих вариаций биопсии – получение материала, чтобы в последующем можно было выполнить морфологические методы исследования.
С помощью морфологических методов определяют тканевую принадлежность опухоли для понимания ее гистотипа (гистологической структура опухолевой ткани и ее особенностей). При диагностике учитывают особенности атипичных клеток, также производят оценку полей некроза, кровоизлияний, определяют форму и количество питающих сосудов.
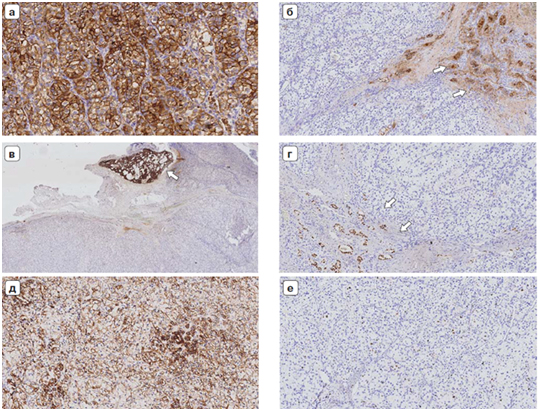
Необходимость морфологической дифференцировки и диагностики –основополагающее в онкологии. Морфологические методы можно подразделить на гистологические и ииммуногистохимические исследования.
В ряде случаев для того, чтобы подобрать эффективное лечение или детально разобраться в диагнозе необходимо выполнить комплекс иммуногистохимических исследований, поскольку наличие определенных маркеров позволяет определить максимально эффективную тактику лекарственного лечения для пациента.
Наиболее часто определяемые иммуногистохимические маркеры:
- ER (рецептор к эстрогену);
- PR (рецептор к прогестерону);
- Her2/neu (рецептор эпидермального фактора роста);
- Ki67 (индекс пролиферативной активности, может определяться при всех типах опухолей. Определяет скорость роста опухоли, риск метастазирования и ответ на терапию);
- PD-L1 (трансмембранный белок, лиганд к рецептору PD-1, связывается с PD-1 на цитотоксических лимфоцитах и блокирует их цитотоксическую активность).
Кому и зачем проводят молекулярно-генетические исследования:
- пациентам с установленными онкологическими диагнозами для подбора наиболее оптимальной и эффективной терапии (например, определяется такой параметр, как микросателлитная нестабильность – характеризует генетическую изменчивость многих опухолей. Определяется для назначения иммуноонкологических препаратов);
- здоровым людям с наследственным анамнезом для определения наличия онкологической предрасположенности (например, мутацию BRCA рекомендуется определять и у молодых здоровых девушек, чьи кровные родственники – мать, бабушка – имели злокачественные образования молочной железы).
Биология опухоли может быть различной даже при одном и том же типе рака. Таргетная терапия подбирается индивидуально, в зависимости от молекулярно-генетических характеристик выявленной опухоли. Здесь молекулярно-генетические маркеры необходимы для того, чтобы детально дифференцировать опухоль и найти точку приложения для таргетной терапии. Вот только небольшое количество мутаций, которые могут встречаться при различных злокачественных образованиях: BRAF, EGFR, с-kit, KRAS, NRAS, ALK, ROS1, MET. При наличии каждой из них применяются определенные таргетные препараты, которые позволяют эффективно лечить конкретное заболевание.
Правильная диагностика – это залог эффективного лечения онкологического заболевания. Если врач говорит пациенту о том, что нужно дополнительно сделать какое-либо исследование или необходима определенная иммуногистохимическая панель, необходимо придерживаться рекомендаций специалиста. Так врач-онколог сможет более детально подойти к вопросу лечения.
Весь диагностический поиск, оценка распространенности процесса, конкретизация по гистологическим и иммуногистохимическим параметрам необходимы для индивидуализации лечения.
В настоящее время существуют широкие опции возможного лечения – хирургия, лучевая терапия, различные варианты лекарственной терапии. Чем больше врач знает о течении и особенностях вашего заболевания, тем больше возможностей и шансов для борьбы с раком.
Вебинар: Онкологический маршрут: от постановки диагноза до лечения
Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
Если вам понравилась статья:
- оставьте комментарий ниже;
- поделитесь в социальных сетях через удобные кнопки: