Содержание:
В данной статье рассматриваются следующие осложнения противоопухолевого лечения со стороны желудочно-кишечного тракта:
- снижение массы тела (недостаточность питания)
- пострезекционные синдромы (осложнения после операционных вмешательств на желудке, поджелудочной железе)
- нарушение стула на фоне лечения (диарея/запор)
- лучевые поражения кишечника
Снижение массы тела (недостаточность питания)
Снижение массы тела у онкологического пациента возникает вследствие многих факторов: необходимо учитывать лечение пациента сейчас и в прошлом, состояние больного, объем операционных вмешательств и т.д.
Причины потери массы тела:
- Проведенное оперативное лечение (пострезекционные синдромы)
- Последствия проводимого лечения: ХТ/ЛТ; нарушение стула, тошнота, рвота, лучевые поражения слизистой, снижение аппетита/изменение вкуса.
- Нарушение проходимости/моторики желудочно-кишечного тракта
- Прогрессирование основного заболевания, хронический болевой синдром.
- Другие причины
Оценка недостаточности питания
В амбулаторной практике используются различные шкалы для оценки недостаточности питания.
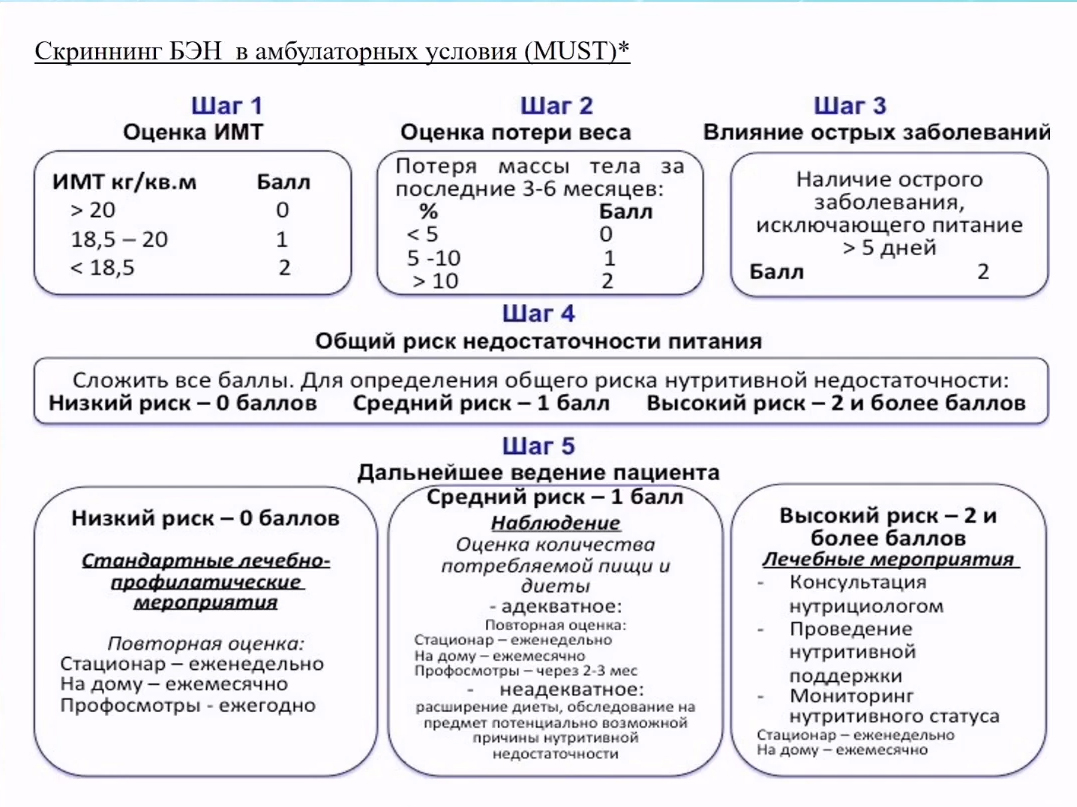
Оценка ситуации должна включать в себя как минимум следующие вопросы:
- Какой объем веса потерял пациент от момента начала заболевания до момента приема у гастроэнтеролога?
- Сколько из этого веса было потеряно за последние 1-3 месяца?
- Принимал ли пациент какие-то препараты лечебного питания?
- Какую дополнительную терапию получает пациент?
- Получает ли на сегодняшний день препараты лечебного питания? Если да, то в какой дозировке и что именно?
Алгоритм назначения нутриционной поддержки
Данный алгоритм должен разрабатываться совместно со специалистом, поскольку пациент не может самостоятельно подобрать для себя адекватную терапию, которая поспособствует улучшению самочувствия и облегчению симптоматики.
Для алгоритма назначения нутриционной поддержки необходимо ответить на следующие вопросы:
- Сколько?
Для расчета энергетических потребностей пациента необходимо оценить имеющуюся недостаточность питания, риски прогрессирования недостаточности питания.
- Как?
Осуществляется выбор оптимального пути введения лечебного питания. Возможны следующие варианты: сиппинг (лечебное питание, которое пациент может употреблять самостоятельно), зондовое питание, комбинированная нутриционовая поддержка (совмещение парентерального и энтерального питания). Отдельно стоит рассматривать ситуации, когда у пациента есть стома (гастростома, энтеростома, эзофагостома): в этом случае введение препаратов лечебного питания может осуществляться через нее.
- Когда?
Определяется режим кормления, режим введения препаратов лечебного питания.
- Как долго?
Определяются сроки нутриционной поддержки пациента.
- Чем?
Осуществляется выбор препаратов для конкретной ситуации.
Методы оценки эффективности проводимой нутриционной поддержки
- Биоэлектрический импедансный анализ
- Двухэнергетическая рентгеновская абсорбциометрия
Эти методы часто используются в рутинной практике. Они позволяют оценить изменение состава тела на фоне нутриционной поддержки, оценить объем жировой массы, внеклеточной и внутриклеточной жидкости, косвенно оценить количество мышечной массы.
- лабораторно-инструментальная оценка показателей
- калориметрия
Эти методы редко используются в рутинной практике. Однако их достоинство в доступности – врач может осуществить оценку состояния тела прямо во время приема.
Пострезекционные синдромы
Синдромы оперированного желудка
К ним относятся – депминг-синдром, гипогликемический синдром, анемический синдром, синдром приводящей петли, рефлюкс-эзофагит, недостаточность питания, моторные нарушения культи желудка, анастомоза.
Чаще всего с этими синдромами сталкиваются пациенты, которые перенесли операции на желудке, пищеводе или поджелудочной железе. Данные симптомы могут развиваться, как в раннем, так и в более отсроченном периоде.
Демпинг-синдром. Как правило, проявляется слабостью, потливостью после приема пищи, головокружением, зачастую возникает при приеме углеводистой пищи. Развивается, как в раннем, так и в позднем послеоперационном периоде. Синдром обусловлен быстрой эвакуацией пищи из пищевода в тонкую кишку с последующим развитием гипергликемии, то есть пища быстро попадает из пищевода в тонкую кишку, что вызывает повышение уровня глюкозы (сахара) в крови.
Обычно регулируется подбором режима питания и рациона, а также медикаментозными препаратами.
Пациентам, страдающим демпинг-синдромом, необходимо вести пищевой дневник. Это поможет отследить причины синдрома (определенное время суток, определенная еда и т.д.).
Гипогликемический синдром. Проявляется недостаточным уровнем сахара в крови. Является разновидностью позднего демпинг-синдрома.
Анемия. Обусловлена дефицитом железа и витамина В-12 после удаления желудка. Данное состояние необходимо корректировать и компенсировать препаратами.
Рефлюкс-эзофагит. Это заброс пищи из тонкой кишки в пищевод. Самыми частыми проявлениями рефлюкс-эзофагита является изжога, горечь во рту, тяжесть после приема пищи, ощущение жжения по ходу пищевода. Реже симптом проявляется жжением в области языка, кислым привкусом во рту. Корректируется режимом питания, новыми жизненными привычками и назначением медикаментозной терапии.
Недостаточность питания или потеря массы тела. Данный синдром требует коррекции рациона и режима питания, а также назначения дополнительной нутриционной поддержки.
Важно знать, сколько массы пациент потерял до операции, после операции, во время химио/лучевой терапии. Исходя из этого подбираются препараты лечебного питания.
Нарушение культи желудка, анастомоза (т.е. места соединения органов). Осложнение, которое относится к моторно-эвакуаторным нарушениям. Корректируется медикаментозно.
Болевой синдром. Может быть обусловлен разными факторами. При обращении к врачу важно описать, когда возникают боли, связаны ли они с приемом пищи, через какое время и в каком месте после приема пищи возникают, проходят самостоятельно или требуют применения препаратов, сопровождаются ли тошнотой, рвотой, нарушением стула.
Астения. Состояние общей слабости и утомляемости.
Эти и другие симптомы, которые могут беспокоить пациента в послеоперационном периоде или на фоне проводимого лечения. Любые жалобы требуют обращения к врачу.
Диагностика синдромов оперированного желудка
- ФГДС (фиброгастродуоденоскопия)
- клинический анализ крови
- биохимический анализ крови (при снижении массы тела + общий белок и альбумин)
- КТ грудной и брюшной полости по назначению онколога
- при развитии железодефицитного состояния рекомендовано два раза в год сдавать анализ крови на железо, ферритин, коэффицент насыщения трансферрина железом, витамин В-12, фолиевую кислоту
- рентгеноскопия (при появлении рвоты, стойкого болевого синдрома в эпигастральной области после приема пищи)
Обследования позволяют подобрать терапию, дать точные рекомендации по образу жизни.
Как установить причину рефлюкса (заброса пищи обратно в пищевод)?
В сложных случаях для оценки характера рефлюктата и оценки того, что именно забрасывается в пищевод, используется суточная импеданс-pH-метрия. Данное исследование особенно актуально для пациентов, которые перенесли гастрэктомию (удаление желудка), резекцию пищевода.
Обследование выполняется в тех клинических ситуациях, когда пациент получает медикаментозное лечение, но улучшения не наблюдаются. Либо, когда жалобы не соответствуют характеру проведенного оперативного вмешательства.
Консервативная терапия после оперативного вмешательства на желудке
- Коррекция недостаточности питания (подключение препаратов лечебного питания)
- Коррекция анемического синдрома (т.е. анемии). Назначаются препараты железа В12, фолиевая кислота. При железодефицитном состоянии возможно парентеральное введение препаратов железа.
- Симптоматическая терапия (т.е. терапия, которая снимает симптомы): ферменты, прокинетики и т.д.
- Подбор рациона питания в зависимости от симптомов.
- Формирование новых привычек. Например, пациентам после операции на желудке или его удалении лучше спать с приподнятым изголовьем, не переедать, распределять приемы пищи в течение дня и не ложиться после еды. Это позволит минимизировать заброс пищи в обратно пищевод.
Последствия оперативного вмешательства на поджелудочной железе
Хирургические вмешательства на поджелудочной железе зачастую влекут за собой недостаточность выработки ряда ферментов и гормонов в организме. Нехватка данных веществ может привести к потере массы тела, вторичному диабету, диарее, синдрому избыточного бактериального роста. Вторичной проблемой становится боль в животе.
Чтобы оценить недостаточность ферментов проводится анализ кала на панкреатическую эластазу.
Основное лечение патологии заключается в заместительной ферментативной терапии, подбор питания.
Нарушение стула на фоне лечения (диарея/запор)

Диарея
Основные факторы, которые вызывают диарею (в зависимости от них подбирается терапия):
- проведение химиотерапии
- проведение лучевой терапии
- гастроэктомия (удаление желудка)
- ферментативная недостаточность
- нарушение всасывания макро и микроэлементов после обширных резекций тонкой кишки
- гипоальбуминемия (низкая выработка белка альбумина может приводить к отечности кишки)
- инфекционная диарея из-за снижения иммунитета на фоне противоопухолевой терапии
- синдром избыточного бактериального роста (особенно усугубляется после проведенного оперативного лечения и на фоне химиолучевой терапии)
- прием антибиотиков
- развитие псевдомембранозного колита
Любой из вышеперечисленных симптомов требует обращения к врачу для назначения терапии.
Если на фоне диареи, у пациента отмечается подъемы температуры, интоксикация, то необходимо дополнительное обследование на псевдомембранозный колит.
Диарея и недержание кала
После операций на органах, расположенных в малом тазу, у пациента может наблюдаться комбинация сразу двух синдромов – диареи и недержания кала. Чаще всего данное расстройство наблюдается у пациентов гинекологического профиля.
У больного может наблюдаться неоформленный или полуоформленный стул, а также фрагментная дефекация в течение дня, трудности с удержанием кала и газов после возникновения позывов на дефекацию. Иногда бывает ночное недержание кала.
Чтобы оценить состояние анального сфинктера специалисты назначают сфинктерометрию.
При лечении патологии применяется комбинация методов – лекарственная терапия, физиотерапия, физические упражнения.
Запор / задержка стула
Симптом может сопровождаться такими жалобами, как напряжение и/или боли в животе, натуживание, вздутие живота, твердый кал, ощущение неполного опорожнения кишечника, необходимость ручного пособия при опорожнении, отсутствие позывов на дефекацию или ложные позывы на дефекацию без опорожнения кишечника.
Причинами запора/задержки стула могут послужить:
- проведение химиотерапии
- проведение лучевой терапии
- хирургическое лечение
- спаечная болезнь
- канцероматоз
- усугубление заболеваний, уже имеющихся до установки онкологического диагноза
Если пациент наблюдает у себя запор или задержку стула, необходима консультация специалиста.
Методы диагностики, которые помогут установить причину запоров:
- фиброколоноскопия
- анасфинктерометрия (позволяет изучить тонус мышц тазового дна и тонус анального сфиктера)
- рентгеноскопия
- обзорная рентгенограмма брюшной полости
- лабораторные исследования (посевы кала и др.)
Если на фоне лечения задержка стула длится от 4 суток, а также отмечаются повышенное газообразование, тошнота и/или рвота, боли в кишечнике, то необходима срочная консультация специалиста!
Терапия запора/задержки стула
Традиционным методом лечения является медикаментозная терапия. В случае спаечного процесса может потребоваться хирургическое лечение.
Отметим, что противоболевая терапия может усугубить ситуацию.
Лучевые поражения кишечника
Лучевые поражения кишечника проявляются в виде колитов – воспалительного заболевания слизистой оболочки кишечника. Колиты преимущественно развиваются у пациентов, получающих терапию на область малого таза (матка, цервикальный канал, простата, прямая кишка, мочевой пузырь).
Колиты могут возникнуть на любом этапе лечения: во время начала лучевой терапии и в течении 3 месяцев после окончания лечения. Существуют и позднеотстроченные лучевые колиты, которые возникают в течение первого года после проведенной лучевой терапии.
Симптомы
К основным симптомам лучевого поражения кишечника относят: нарушение стула, диарея, ложные позывы к дефекации, боли по ходу кишечника и боли в заднем проходе, в зависимости от зоны, куда пациент получает лучевую терапию. При достаточно выраженном воспалении появляются следующие симптомы — недержание кала и газов, диспепсия, метеоризм, рвота, тошнота, снижение массы тела на фоне диареи.
Если в начале лучевой терапии, во время нее, после нее у пациента отмечается выделение крови с каловыми массами – стоит немедленно обратиться к врачу! Он назначит необходимые обследования и лечение.
Диагностика лучевых поражений кишечника
Исследования, которые позволяют определить степень поражения и назначить терапию:
- Сбор жалоб и анамнеза
- Лабораторные исследования
- ФКС — фиброколоноскопия (применяется при позднеотсроченном колите)
- Аноскопия (применяется при ранних поражениях, позволяет оценить степень воспалительной реакции прямой кишки)
- КТ/МРТ
- Ирригоскопия
- Фистулография (применяется только при наличии свища, на определение свищевого хода, это не рутинное исследование.
Терапия
При лучевых поражениях желудочно-кишечного тракта терапия зависит от локализации патологического процесса. В основном используются:
- препараты месалазина
- глококортикостероиды
- заместительная ферментативная терапия
- антидиарейные препараты
- коррекция микробиоценоза
Срок лечения определяется специалистом. Стоит отметить, что лучевой колит невозможно вылечить за 2-3 недели, терапия должна быть длительной и систематической.
Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
Если вам понравилась статья:
- оставьте комментарий ниже;
- поделитесь в социальных сетях через удобные кнопки: