Содержание:
Что такое ретинобластома?
Ретинобластома – эмбриональная детская опухоль сетчатки глаза. Среди всех детских злокачественных новообразований, поражающих глазное яблоко, ретинобластома имеет наибольшее распространение.
На протяжении последнего десятилетия частота выявления данной патологии увеличивается. В настоящее время встречаемость ретинобластомы составляет 1 случай на 10-20 тысяч живых новорожденных.
Шестьдесят процентов выявленных опухолей являются ненаследственными (спорадическими); остальные 40% составляют наследственно-обусловленные формы.
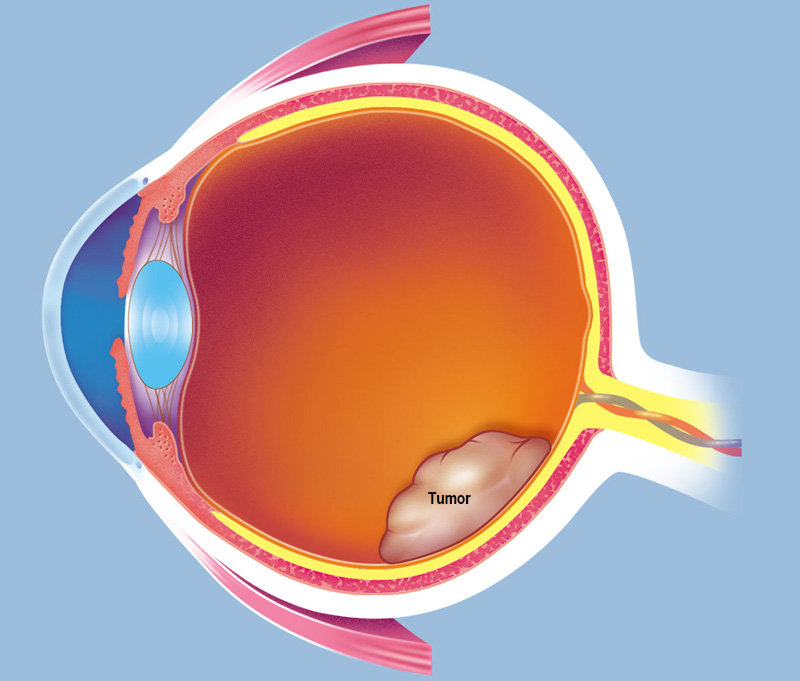
Около 90% случаев ретинобластомы диагностируются до 3 лет. Пик заболевания – 2 года. Заболевание одинаково часто выявляется среди мальчиков и девочек.
Билатеральное (двухстороннее) поражение встречается у четверти больных наследственно-обусловленной формой. У 25% больных с наследственной формой заболевания встречается двухсторонняя (мед. – «билатеральная») локализация.
Причины. Роль наследственности в заболеваемости ретинобластомой.
Ген этого заболевания называется «ген Rb». Это один из первых открытых и более всего изученных генов, отвечающих за развитие онкологических заболеваний. Его характеристики:
- располагается в срединном отделе длинного плеча хромосомы 13q14.1;
- состоит из 27 экзонов;
- занимает 180000 пар нуклеотидов геномной ДНК;
- в норме экспрессируется в клетках всего организма.
Большая часть наследственных и спорадических фактов заболевания обуславливаются делецией в срединном участке длинного плеча хромосомы 13.
В 1971 году Knudson выдвинул гипотезу, согласно которой есть единый механизм формирования ретинобластомы – как наследственной, так и нет, – связанный с инактивацией или утратой двух аллелей гена Rb.
Когда происходит герминальная мутация, все ретинобласты гетерозиготного носителя уже обладают инактивированным аллелем Rb. Чтобы сформировалась ретинобластома, будет достаточно лишь одной телесной мутации, которая затронет оставшуюся копию гена. Переход Rb из гетерозиготного состояния в гомозиготное и является причиной инактивации двух аллелей Rb. Этим и инициируется злокачественное перерождение клетки.
Ненаследственная форма чаще всего проявляется односторонним новообразованием. Ее обнаруживают в 60% случаев. Возникает такая патология в первые 3 года жизни. Данная форма объясняется мутацией в двух аллелях RB1 гена, однако лишь в клетках сетчатки.
Двустороннее поражение может объясняться тем, что в половых клетках родителей присутствует непроявившаяся мутация. Ее они передали ребенку, и возникла болезнь. Также объяснить возникновение такой ретинобластомы можно мутацией de novo, происходящей на ранних стадиях развития эмбриона.
То есть, билатеральные формы патологии при спорадическом типе следует относить к врожденным формам.
Особенности клиники наследственных форм – это:
- ранний возраст заболевающих;
- многофокусность;
- двухстороннее расположение;
- мультицентрический рост новообразования с преобладанием смешанных и экзофитных форм;
- наличие у кого-то в семье такой же опухоли;
- молекулярные и хромосомные аномалии Rb гена.
Если в поколениях не было такого заболевания, характер опухоли односторонний и однофокусный, то можно предполагать, что мутация возникла в родословной впервые.
Симптомы ретинобластомы
Первые симптомы:
- сниженная острота зрения;
- лейкокория (вы можете увидеть на рис. 1 этот симптом, называемый также «кошачий глаз»), то есть свечение зрачка бело-желтым цветом, когда от поверхности опухоли отражается свет, это нередко заметно на фотографиях;
- косоглазие;
- ослабление прямой реакции зрачка на свет;
- расширение зрачка.
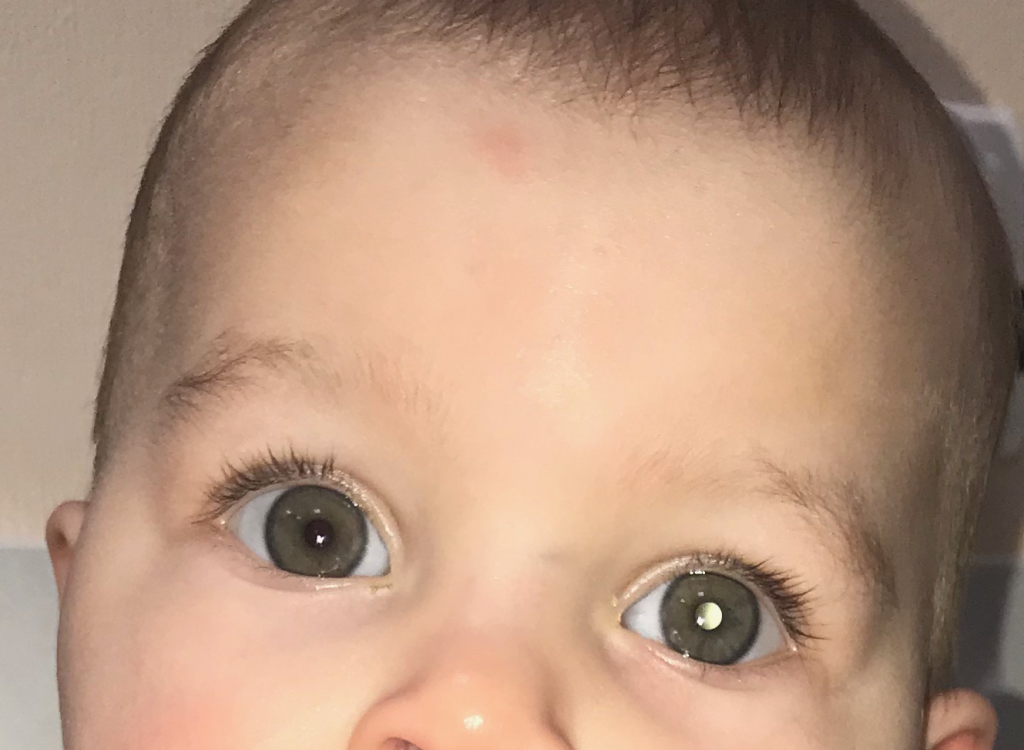
Рис. 1. Симптом «кошачьего глаза»
По мере того, как новообразование растет и распространяется, формируются: вторичная (на фоне основного заболевания) глаукома, буфтальм (у маленьких детей – увеличение глазного яблока), воспалительные изменения (иридоциклит, увеит). Когда возникает отек орбитальной клетчатки, есть вероятность выпячивания глаза (экзофтальма).
Классификация ретинобластомы
АВС (Амстердам)
В Амстердаме в 2001-м году предложили международную классификацию интраокулярной (внутриглазной) ретинобластомы. Главная цель этой классификации – определить четкие показания к тому, чтобы проводить органосохраняющую терапию. Если поражение двухстороннее, то классификация применяется отдельно к каждому глазу.
Клинические группы, в соответствии с классификацией:
- А – интраретинальные новообразования до 3 мм в размере, располагающиеся в 1,5 мм от диска зрительного нерва и более 3 мм от центральной ямки.
- В – остальные опухоли, располагающиеся отдельно, ограниченные сетчаткой с вероятным наличие субретинальной жидкости в не более чем 3 мм от основы опухоли, не сопровождающееся субретинальным обсеменением (рис. 2).
- С – раздельные опухоли с местным обсеменением стекловидного тела над новообразованием и субретинальным обсеменением в не более чем 3 мм от образования с вероятностью наличия жидкости в субретинальном пространстве в 3-6 мм от основания опухоли.
- D – рассеянные опухоли с крупными опухолевыми массами, разнокалиберными отсевами в стекловидном теле и/или субретинальном пространстве в более чем 3 мм от новообразования с субретинальной жидкостью более 6 мм от образования, включая полную отслойку сетчатки (рис. 3 и 4).
- Е – определяется одним из перечисленных ниже факторов неблагоприятного прогноза:
- новообразование прилегает к хрусталику;
- неоваскулярная глаукома;
- высыхание, утрата функции глаза (фтизис);
- кровоизлияние, ввиду которого утрачена прозрачность стекловидного тела;
- опухоль, располагающаяся кпереди от передней поверхности стекловидного тела и также захватывающая цилиарное тело и переднюю часть глаза;
- некротизированная опухоль с асептическим целлюлитом орбиты;
- ретинобластома в диффузной инфильтративной форме.

Диагностика ретинобластомы
Применяются следующие клинические методы:
- сбор анамнеза;
- оценка жалоб ребенка;
- физикальный осмотр;
- инструментальные обследования.
Особое внимание врач обращает на наличие наследственного фактора.
Офтальмологическое исследование
Проводится окулистом с медикаментозным расширением зрачка. Врач осматривает глаз с боковым освещением, делает биомикроскопию, офтальмоскопию, тонометрию. Если обследуется совсем маленький ребенок, то применяется наркотический сон.
УЗИ глаз
Является обязательным исследованием, в соответствии со стандартом обследования при таком заболевании. Одной из самых информативных методик признана УЗ-биолокация. Благодаря ей, выявляются плюс-ткани, и это позволяет отличить ретинобластому от отслойки сетчатки, эндофтальмита, фиброза стекловидного тела, ретролентальной фиброплазии.
Чтобы определить величину затухания УЗ в опухоли используют квантитативную эхографию. Для получения информации о динамике злокачественного процесса важное значение имеет УЗ-эхобиометрия. С ее помощью определяют степень проминенции (т. е. то, насколько оно выступающее) новообразования.
МРТ головного мозга и орбит
Магнитно-резонансная томография дает возможность в деталях увидеть распространение процесса за пределы глазного яблока и точно определить стадию болезни. Такое исследование нужно проводить всем пациентам, у которых ретинобластома диагностирована впервые. Контраст при МРТ повышает информативность.
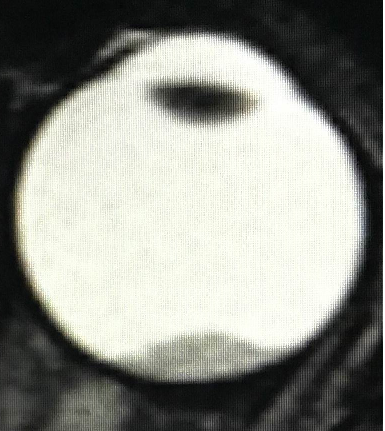
Рис. 2. Визуализация ретинобластомы с помощью МРТ. Клиническая группа В
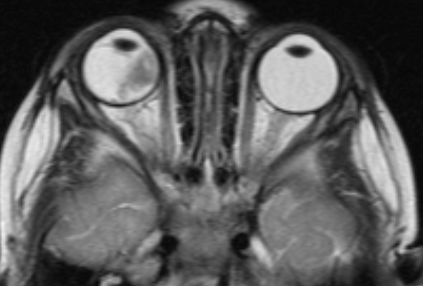
Рис. 3. Визуализация ретинобластомы с помощью МРТ. Размеры образования соответствуют клинической группе D
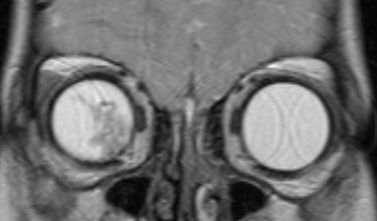
Рис. 4. Визуализация ретинобластомы с помощью МРТ. Фронтальное изображение орбит. Клиническая группа D
Исследование спинномозговой жидкости, костного мозга
Проводится больным, у которых процесс достаточно сильно распространен, чтобы уточнить, есть ли дистантные (удаленные от очага) метастазы.
Цитология цереброспинальной жидкости при прорастании новообразований в субарахноидальное пространство позволяет обнаружить клетки опухоли.
Методы лечения
Сегодня самое пристальное внимание уделяется органосохраняющим методикам. Кроме местной и системной химиотерапии, лучевой терапии, если есть показания, применяются:
- фотокоагуляция (удаление новообразования путем воздействия на него мощным световым потоком);
- криодеструкция (разрушение опухоли холодом);
- лазерная деструкция (удаление опухоли лазером).
Принципы органосохраняющей терапии при лечении ретинобластомы
- Больным из группы А проводят только местное лечение (лазерную коагуляцию, криодеструкцию, диатермокоагуляцию).
- Больным из группы В показано 6 курсов двухкомпонентной ПХТ (полихимиотерапии), а также дополнительно – одна из методик местного лечения (лазерная деструкция, криодеструкция, брахитерапия).
- Тем, кто относится к группам С и D, назначаются 6 курсов ПХТ, состоящей из трех компонентов. Лечение дополняют местной химиотерапией и, если существует необходимость, физическими способами деструкции опухоли.
Пациентам из группы Е показана энуклеация (то есть удаление глазного яблока, предполагающее также пересечение наружных глазных мышц и зрительного нерва). В течение 5-7 дней после хирургического вмешательства выполняют глазное протезирование. Подбор постоянного протеза осуществляется в течение 1,5 месяцев после операции.
Энуклеация глаза имеет четкие показания:
- пациент должен относиться к группе Е по амстердамской классификации АВС;
- двусторонняя форма заболевания, необратимая утрата функции одного глаза;
- отсутствие возможности после консервативного лечения оценить степень поражения глаза ввиду катаракты или кровоизлияния в стекловидное тело;
- если поражение обоих глаз зашло слишком далеко и нет шанса восстановить зрение, проводится двусторонняя энуклеация (удаляются оба глаза).
Хирургическое лечение сочетается с ПХТ, облучением, лазерной деструкцией и др.
ПХТ (консервативная терапия) после энуклеации
Показана в следующих случаях:
- прорастание опухоли в зрительный нерв и экстрабульбарное распространение;
- большие или множественные узлы новообразования, локализация опухоли в перипапиллярной зоне, интраокулярная диссеминация (распространение) процесса в радужку, стекловидное тело и др., вовлечение в злокачественный процесс хориоидеи и зрительного нерва.
Если имеет место ретроламинарное распространение образования, то ПХТ дополняется лучевым лечением.
Если опухоль прорастает до линии резекции зрительного нерва и/или имеет место экстрасклеральное распространение, то таких пациентов относят к группе высокого риска. Им показана дистанционная лучевая терапия в сочетании с ПХТ, а затем – высокодозная ПХТ с последующей аутотрансплантацией (пересадкой собственных) периферических стволовых клеток крови.
Предлагаем ознакомиться с несколькими наиболее часто применяемыми схемами ПХТ, которые показаны при данном заболевании:
- «Циклофосфан» в дозировке 400 мг/м2 в день. Если вес ребенка – менее 12 кг, то дозировка рассчитывается как 13 мг на кг веса в сутки. Дни 1-5, внутривенно, капельно.«Карбоплатин» в дозировке 500 мг/м2. Если вес ребенка – до 12 кг, то рассчитывается как 12 мг на кг веса в сутки. 5-й день, внутривенно, капельно.
«Этопозид» в дозировке 100 мг/м2 в день. Если вес пациента – до 12 кг, то 3,3 мг на кг веса в сутки. Дни 1-5, внутривенно, капельно.
- «Винкристин» в дозировке 1,5 мг/м2, день 1, внутривенно, струйно (укол).«Циклофосфамид» в дозировке 1,2 г/м2, день 1, внутривенно, капельно.
«Доксорубицин» в дозировке 45 мг/м2, день 1, внутривенно, капельно.
- «Винкристин» в дозировке 1,5 мг/м2, день 1, внутривенно, струйно.«Карбоплатин» в дозировке 500 мг/м2, день 1, внутривенно, капельно.
«Этопозид» в дозировке 100 мг/м2, дни 1-3, внутривенно, капельно.
- «Карбоплатин» в дозировке 560 мг/м2. При возрасте младше 3-х лет рассчитывается как 18,6 мг на кг веса. День 1, внутривенно, капельно.«Винкристин» в дозировке 1,5 мг/м2. При возрасте младше 3-х лет рассчитывается как 0,05 мг на кг веса. День 1, внутривенно, струйно.
Локальная (местная) химиотерапия
Данная химиотерапия показана пациентам из групп С и D в сочетании с системной ПХТ. Методика заключается в том, что с помощью супертонкого катетера через внутреннюю сонную и бедренную артерию прямо в устье глазной артерии вводится цитостатический препарат под названием «Мелфалан». Перед этим проводится каротидная ангиография внутренней сонной артерии, чтобы визуализировать строение сосудов.
Химиотерапия «Мелфаланом» (селективная внутриартериальная) проводится через 3-4 недели после 1-го курса системной химиотерапии. Дозировка составляет 5-7,5 мг/м2:
- дозировка 5 мг/м2 показана, когда одновременно лечатся оба глаза;
- если поражен только один, то нужно вводить 7,5 мг/м2.
В стекловидное тело (мед. – «интравитреально») вводится 16 мкг «Мелфалана» (это 0,05 мл). Эта концентрация эффективна по отношению к опухолевым отсевам и безопасна.
Физические методы лечения
К ним относятся:
- лазерная деструкция;
- фотокоагуляция;
- криодеструкция;
- транссклеральная диатермокоагуляция.
Рассмотрим данные методики подробно.
Лазерная деструкция
Выполняется на аргоне, может применяться для терапии заболевания в 1-й стадии и при небольших опухолевых узлах. При двусторонних ретинобластомах для терапии оставшегося глаза данную методику применяют в комплексе с другими. Наиболее часто ее сочетают с облучением, химиотерапией. Обычно – на последних этапах лечения.
Преимущество такой технологии – выраженная реакция тканей, находящихся вблизи очага поражения. Это позволяет проводить лазерную деструкцию, когда опухоли располагаются рядом со зрительным нервом.
Фотокоагуляция
Сочетается с другими методиками (ПХТ, лучевым лечением и др.) на последних этапах терапии. Рекомендуется применять данный метод при 1-й стадии болезни и небольших опухолях: выстояние узла – до 8 мм, поражение глазного дна – до 25% площади.
Вначале формируют двойной вал коагулянтов вокруг образования, чтобы нарушить его кровоснабжение и создать хориоретинальный барьер. Когда пройдет 3-4 недели, начинают разрушающую коагуляцию («выпаривание») опухолевой ткани. Для этого нужно 2-7 сеансов с перерывом в 3-4 недели. В течение всего курса рассасываются кровоизлияния и отечность.
Методика противопоказана, когда:
- новообразование расположено близко к диску зрительного нерва и макулярной зоне;
- опухоль большая.
Криодеструкция
Показано применение этой методики в сочетании с фотокоагуляцией. Охлаждающими веществами выступают углекислый газ и жидкий азот.
Показания:
- размер опухоли от 0,5 до 7 диаметра диска зрительного нерва, образование «вдается, вминается» (то есть «проминирует») на 3-3,5 мм.
Преимущество перед диатермокоагуляцией – меньшее повреждение склеры.
Транссклеральная диатермокоагуляция
Данная методика направлена на то, чтобы разрушить сосуды, которые питают опухоль, а также коагулировать («выпарить») опухолевую ткань. Применяется в сочетании с фотокоагуляцией.
Показания ограничены только случаями неэффективности других методов. Это связано с малой эффективностью и выраженной послеоперационной реакцией у пациентов.
Дистанционное облучение
Может проводиться в качестве профилактического воздействия после операции. Делается каждый день со 2-3-го послеоперационных дней. Разовая экспозиционная доза – 1,8 Гр, суммарная очаговая – 35-50 Гр. Курс терапии составляет 1-2 серии облучения с интервалом 1,5-2 месяца.
Чтобы профилактировать появление катаракты в зоне воздействия и лучевой кератит, при двусторонней форме заболевания по каплям вливают 2%-й только что приготовленный раствор «Цистеина» или 1%-й р-р «Тауфона» перед каждым сеансом. Дозировка – 2 капли 6 раз с интервалом 15 минут.
Наблюдение, объем и сроки обследования
При обнаружении болезни на ранних стадиях выживаемость достигает 100%.
После окончания лечения за детьми с этим заболеванием обеспечивается диспансерное наблюдение у окулиста в поликлинике и в онкодиспансере по месту жительства. Специалист (врач-окулист) должен осматривать ребенка 1 раз в 2 месяца в 1-й год после окончания терапии, а затем:
- во 2-й год – 1 раз в 3 месяца;
- в следующие 2 года – 1 раз в 6 месяцев;
- далее – 1 раз в год.
С такой же периодичностью должны проводиться и осмотры онкологом.
Офтальмологическое исследование проводится с медикаментозным расширением зрачка. Детей младшего возраста обследуют в состоянии наркотического сна.
Если в семье были случаи ретинобластомы, то впервые офтальмолог должен осмотреть ребенка еще в роддоме.
Больные постоянно состоят на учете.
Также под диспансерным наблюдением должны находиться маленькие дети, появившиеся на свет в семьях, в которых есть больные ретинобластомой.
Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
Если вам понравилась статья:
- оставьте комментарий ниже;
- поделитесь в социальных сетях через удобные кнопки: